La gasometria arterial es el estudio que se realiza para conocer las concentraciones de gases en sangre; la toma de sangre es una técnica invasiva que sirve para monitorizar la función respiratoria.
Esta prueba nos permite conocer el pH de la sangre, la presión parcial de oxígeno (PaO2) y dióxido de carbono (PaCO2) y las concentraciones de bicarbonato.
Se debe de tomar en cuenta que la medición de los gases en la sangre arterial dependerá de la presión barométrica. Es por eso que existen distintos valores de referencia dependiendo de la zona geográfica, las personas que viven en lugares con mayor altitud, es decir por encima de los 3000 metros sobre el nivel del mar tienen rangos más bajos de oxígeno, esto se conoce como un estado relativo de hipoxia.
Indicaciones:
- Evaluar a un paciente crítico
- Evaluar el estado de salud de un paciente estable con enfermedades respiratorias crónicas y de esta manera identificar si es necesario administrar oxígeno complementario o algún método de ventilación asistida no invasiva.
- Monitoreo de pacientes previamente intervenidos, como una cirugía o cualquier procedimiento invasivo.
Contraindicaciones:
- Prueba de Allen modificada negativa, es decir la ausencia de uno de los dos pulsos
- Fístula arterio-venosa en sitio de punción
- Coagulopatía
- Anticoagulación mediada por fármacos a dosis altas
Materiales:
- Jeringa con capacidad de 1 a 3 ml
- En caso de que la jeringa no este preheparinizada, contar con solución de heparina para preparar jeringa previo a la toma de muestra
- Torundas de alcohol
- Material para etiquetar la muestra con los datos del paciente: nombre completo, número cama, fecha de nacimiento, fecha y hora de registro, temperatura corporal del paciente.
Técnica:
- El médico debe presentarse ante el paciente y comentar acerca del procedimiento que se le realizará así como sus objetivos.
- Colocar la mano del paciente sobre una superficie plana con la palma de la mano hacia arriba.
- Localizar el pulso radial y cubital y presionar hasta ver los cambios de coloración (palidez) mientras se le pide al paciente que realice un puño apretado y libere lentamente y confirmar la circulación adecuada.
- Una vez identificada la arteria radial se realiza la desinfección con torundas de alcohol 2 cm cuadrados del área donde se realizará la punción.
- Lubricar la jeringa con heparina si no está previamente heparinizada.
- Con la mano dominante colocar la aguja entre 45 y 90° en sentido rostral, es decir al contrario del flujo sanguíneo y puncionar.
- Después de obtener la muestra, retirar la aguja con cuidado y presionar con una gasa o torunda el área de punción.
Valores normales
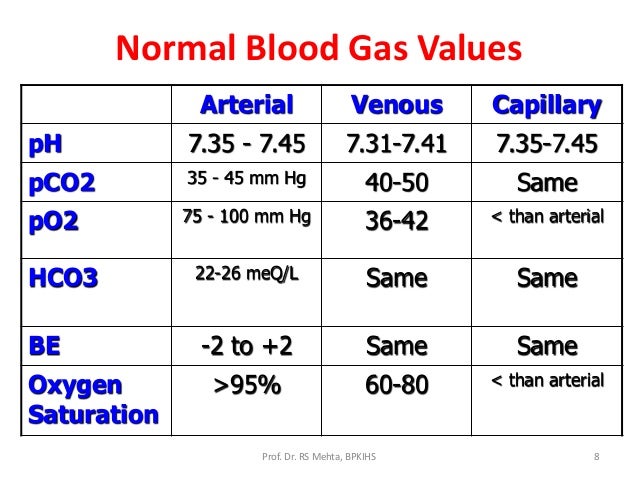
Alteraciones:
Acidosis metabólica (hiperventilación): Se puede deber a la acumulación de ácidos fijos o a la disminución en la concentración de bicarbonato, para diferenciarlas se calcula el anión Gap, si está elevado refiere una acidosis metabólica por adición de ácidos.
Alcalosis metabólica (hipoventilación): Ocurre cuando disminuye la concentración de cloro como mecanismo compensatorio de la elevación del bicarbonato.
Acidosis respiratoria (hipoventilación): Refiere una eliminación insuficiente de CO2 por los pulmones.
Alcalosis respiratoria: Esta alteración ácido-base se presenta principalmente cuando el paciente ha pasado por un llanto de tiempo prolongado, ansiedad, intoxicación por salicilatos, insuficiencia hepática, trastornos del SNC del sistema respiratorio, asma, fiebre, embolismo pulmonar o uso de respiradores mecánicos. Esta alteración se manifiesta con síntomas de hipocalcemia, deterioro de la conciencia, síncopes y arritmias.

Bibliografía:
Hinojosa-Campero, W. (2012). GASOMETRÍA ARTERIAL Y ADAPTACIÓN EN LA ALTURA. Retrieved from http://www.revistasbolivianas.org.bo/scielo.php?pid=S2219-80322011000100008&script=sci_arttext
Cortés-Telles, A., Gochicoa-Rangel, L., Pérez-Padilla, R., Torre-Bouscoulet, L., Cortés-Telles, A., & Gochicoa-Rangel, L. et al. (2017). Gasometría arterial ambulatoria. Recomendaciones y procedimiento. Retrieved from http://www.scielo.org.mx/scielo.php?script=sci_arttext&pid=S0028-37462017000100044
Andreea, A., Manuel, G., & Victor Eduardo, A. (2018). Gasometría arterial Equilibrio ácido - base. Retrieved from http://fuam.es/wp-content/uploads/2012/09/Tema-15-TAD-de-Medicina-y-Cirug%C3%ADa-de-Urgencias.-Alteraciones-ácido-base.-Gasometr%C3%ADa-Venosa.pdf















